Modélisation de la dynamique du SRAS-CoV-2 pour prévoir la demande d'EPI
Par : Jihoon Choi, Deirdre Hennessy et Joel Barnes, Statistique Canada
L'équipement de protection individuelle (EPI) est devenu un aspect important de la vie de tous les Canadiens, la pandémie ayant modifié notre façon d'agir les uns avec les autres et de nous protéger. La progression rapide du nouveau coronavirus, le coronavirus 2 du syndrome respiratoire aigu sévère (SRAS-CoV-2), aussi désigné par le nom COVID-19, a exercé des pressions sans précédent sur le gouvernement du Canada pour qu'il fournisse des informations actuelles, exactes et pertinentes en vue d'éclairer la prise de décisions relatives à de nombreux enjeux de santé publique, notamment l'approvisionnement en EPI et le déploiement de l'EPI vers les provinces et territoires.
La pandémie mondiale attribuable au SRAS-CoV-2 pose un problème grave en matière de santé publique pour les Canadiens.Note de bas de page 1 En octobre 2021, plus de 1,71 million de cas diagnostiqués avaient été signalés au Canada. Cela signifie qu'il est essentiel que les Canadiens aient accès à de l'EPI lorsqu'ils en ont besoin.
Par EPI, on entend des produits comme des masques, des gants et des blouses qui sont portés pour se protéger d'une exposition potentielle à des agents pathogènes infectieux. La pandémie a exercé des pressions considérables sur les chaînes d'approvisionnement de l'EPI au Canada, ce qui a entraîné des perturbations importantes de l'approvisionnement dans des secteurs où les stocks d'EPI sont essentiels (comme les hôpitaux, les établissements de soins de longue durée).Note de bas de page 2 C'est pourquoi les prévisions relatives à la trajectoire de la pandémie et à ses effets sur l'approvisionnement, la demande et les stocks d'EPI sont devenues un aspect crucial du processus décisionnel.Note de bas de page 3Note de bas de page 4
Les modèles épidémiologiques peuvent fournir des données précieuses lors du processus décisionnel en matière de santé publique, en produisant un certain nombre de scénarios de simulation tenant compte de différentes hypothèses. De plus, ils peuvent aider à évaluer les répercussions de différentes mesures d'intervention en santé publique sur le résultat de l'épidémie (c.-à-d. lorsqu'on doit décider du moment critique pour adopter des mesures de confinement ou de réouverture dans chaque province).Note de bas de page 5 Il existe différentes variations des modèles épidémiologiques. Plusieurs d'entre elles sont des modèles à compartiments dans lesquels la population est divisée en de multiples compartiments et passe d'un compartiment à un autre selon un taux établi.Note de bas de page 6
Le modèle Susceptible-Infecté-Rétabli (SIR) fait partie des formes les plus fondamentales du modèle à compartiments (figure 1). Ce modèle comporte trois compartiments, où S représente le nombre de personnes susceptibles, I, le nombre de personnes infectées et R, le nombre de personnes rétablies (et immunisées).

Figure 1 – Structure d'un modèle épidémiologique de base.
Description - Figure 1
La structure de base du modèle SIR. La population initiale se trouve, au départ, dans le compartiment « susceptible » et passe au compartiment « infecté » à un taux d'infection β, avant de passer au compartiment « rétabli » à un taux de rétablissement λ.
La figure 1 montre la structure de base du modèle SIR. La population initiale se trouve, au départ, dans le compartiment « susceptible » et passe au compartiment « infecté » à un taux d'infection β, avant de passer au compartiment « rétabli » à un taux de rétablissement λ.
Les modèles à compartiments ont commencé à être utilisés en épidémiologie au début du XXe siècle. Plus précisément, les fondements reposaient sur le théorème décrit par Ronald Ross, William Hamer, Anderson McKendrick et William Kermack, ainsi que la grande influence de John Brownlee et ses perspectives statistiques.Note de bas de page 7 Depuis leur création, les modèles à compartiments se sont avérés utiles pour modéliser de nombreuses maladies transmissibles, comme la malaria et la peste.Note de bas de page 8Note de bas de page 9
Alors que l'éclosion de SRAS-CoV-2 est devenue une grande préoccupation des Canadiens en matière de santé publique, Santé Canada a demandé à la Division de la science des données (DScD) et à la Division de l'analyse de la santé (DAS) de Statistique Canada de créer un modèle épidémiologique qui pourrait prévoir les trajectoires de l'éclosion dans les provinces canadiennes. Les prévisions relatives aux cas et aux hospitalisations produites à partir du modèle épidémiologique sont utilisées dans le cadre du projet sur l'EPI afin d'évaluer la demande d'EPI dans différents secteurs de chacune des provinces. Le projet sur l'EPI cherche à permettre de prendre des décisions éclairées relatives à l'approvisionnement, à l'affectation et aux investissements pour la production nationale d'EPI, au moyen de rapports fondés sur des données probantes qui portent sur la situation actuelle et les projections de l'offre et de la demande d'EPI, dans le cadre de différents scénarios épidémiologiques.
Création du modèle initial pour la demande d'EPI : modèle Susceptible – Infecté – Rétabli – Décédé (SIRD)
Le modèle SIRD initial utilisait des méthodes bayésiennes pour évaluer le nombre d'infections actives dans les collectivités canadiennes, en fonction de la mortalité attribuable au SRAS-CoV-2. Le nombre total d'infections au SRAS-CoV-2 (diagnostiquées ou non) a été estimé, de manière inversée, à partir des décès attribuables au SRAS-CoV-2 par province et territoire, au moyen d'une méthode semblable à celle utilisée par Flaxman et coll.Note de bas de page 10 Le nombre estimé d'infections, de décès et de cas rétablis a été ajouté à un modèle à compartiments simple, composé de quatre compartiments. Les trois premiers compartiments sont équivalents à ceux du modèle SIR de base (Susceptible, Infecté et Rétabli). Cependant, ce modèle dispose d'un compartiment additionnel, D, qui représente la population décédée (figure 2).
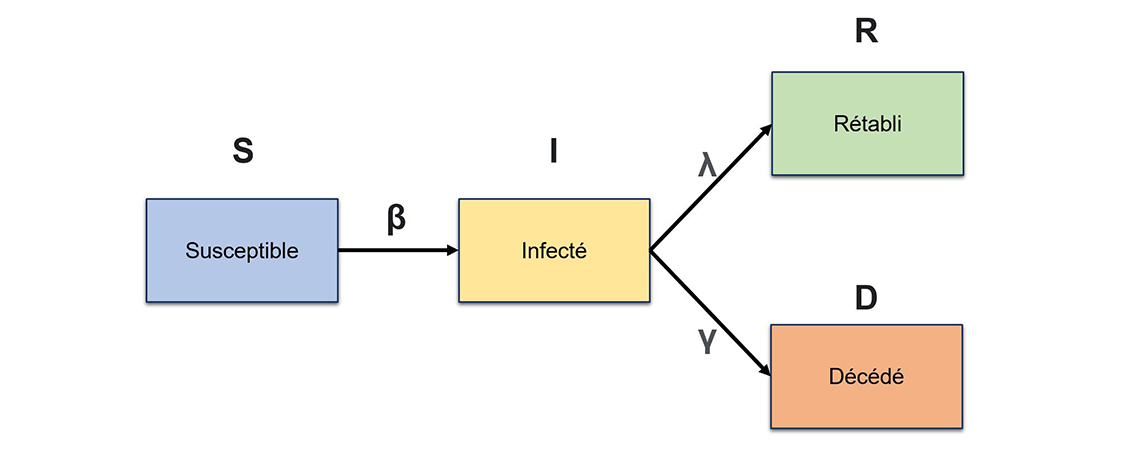
Figure 2 – Structure d'un modèle épidémiologique SIRD.
Description - Figure 2
La structure de base du modèle SIRD (Susceptible – Infecté – Rétabli – Décédé). La population initiale se trouve, au départ, dans le compartiment « susceptible » et passe au compartiment « infecté » à un taux d'infection β, avant de passer au compartiment « rétabli » à un taux de rétablissement λ, ou au compartiment « décédé » à un taux de mortalité .
La figure 2 illustre la structure de base du modèle SIRD (Susceptible – Infecté – Rétabli – Décédé). La population initiale se trouve, au départ, dans le compartiment « susceptible » et passe au compartiment « infecté » à un taux d'infection β, avant de passer au compartiment « rétabli » à un taux de rétablissement λ, ou au compartiment « décédé » à un taux de mortalité .
Ce modèle produit également un nombre de reproduction historique dynamique, R(t). Le concept R(t) est important dans le cadre de l'épidémiologie des maladies infectieuses, fournissant de l'information sur le potentiel de transmission d'un agent infectieux. Autrement dit, il montre à quel point une maladie infectieuse est contagieuse à un moment t au sein de la population à l'étude. De manière générale, si R(t) est supérieur à 1, la maladie commencera à se propager au sein de la population. Si R(t) est inférieur à 1, le nombre de nouveaux cas diminuera.
On évalue souvent R(t) en observant le nombre de nouvelles infections pendant une période. Cependant, le nombre de cas de SRAS-CoV-2 n'a pas été retracé avec exactitude au début de la pandémie, en raison des ressources limitées, par exemple le manque de trousses d'analyse.Note de bas de page 11 En tant que solution de rechange, le modèle SIRD a estimé le R(t) historique à partir du nombre de décès attribuables au SRAS-CoV-2, une mesure beaucoup plus fiable que le nombre réel de cas pendant la période initiale de l'éclosion. Un taux de mortalité par infection (TMI) pour le SRAS-CoV-2 tiré de la littérature de recherche a servi à calculer, de manière inversée, le R(t) historique.
Pour prévoir le R(t) futur, l'équipe a produit différents scénarios de pandémie. Chacun comportait diverses hypothèses au sujet des mesures d'intervention en santé publique adoptées :
- Le scénario de confinement en raison du SRAS-CoV-2 – cherche à modéliser une situation lors de laquelle des mesures d'intervention en santé publique sont en place (comme le confinement). Selon ce scénario, R(t) est toujours inférieur à 1.
- Le scénario de la meilleure estimation de la recrudescence – permet à l'épidémie de reprendre, en conjonction avec la réouverture de l'économie, ce qui fait en sorte que le R(t) demeure élevé.
- Le scénario des sommets et des creux – permet à l'épidémie de reprendre, en conjonction avec la réouverture de l'économie, jusqu'à ce que le taux d'occupation dans les unités de soins intensifs (USI) des hôpitaux atteigne 30 % du maximum provincial. Un plan d'intervention est ensuite mis en application pour que le R(t) retrouve le niveau observé pendant le confinement.
Le modèle SIRD a servi de principal modèle épidémiologique dans le cadre du projet sur l'EPI jusqu'au début de 2021. Ce modèle a fait preuve d'un degré raisonnable d'exactitude pour prévoir la pandémie, au cours du stade initial d'éclosion. Cependant, ce modèle comporte un certain nombre de limitations. Tout particulièrement, il ne considérait pas la structure par âge de la population. Ces limitations ont entraîné la création d'une autre version du modèle épidémiologique, doté de compartiments additionnels, qui peut prendre en considération des caractéristiques plus complexes de la pandémie.
Le modèle courant : modèle Susceptible – Exposé – Infecté – Rétabli – Décédé – Vacciné (SEIRDV)
Au début de la pandémie, la DScD et la DAS de Statistique Canada ont collaboré avec l'Agence de la santé publique du Canada (ASPC) pour créer un modèle SIR à compartiments multiples structuré selon l'âge. Cette collaboration a permis de créer le modèle SEIRDV, adapté par l'équipe épidémiologique chargée de l'EPI au sein de Statistique Canada, en conjonction avec Santé Canada, afin qu'il soit utilisé dans le modèle principal d'offre et de demande d'EPI. Le modèle sert de principal modèle épidémiologique dans le cadre du projet sur l'EPI depuis janvier 2021 (figure 3).
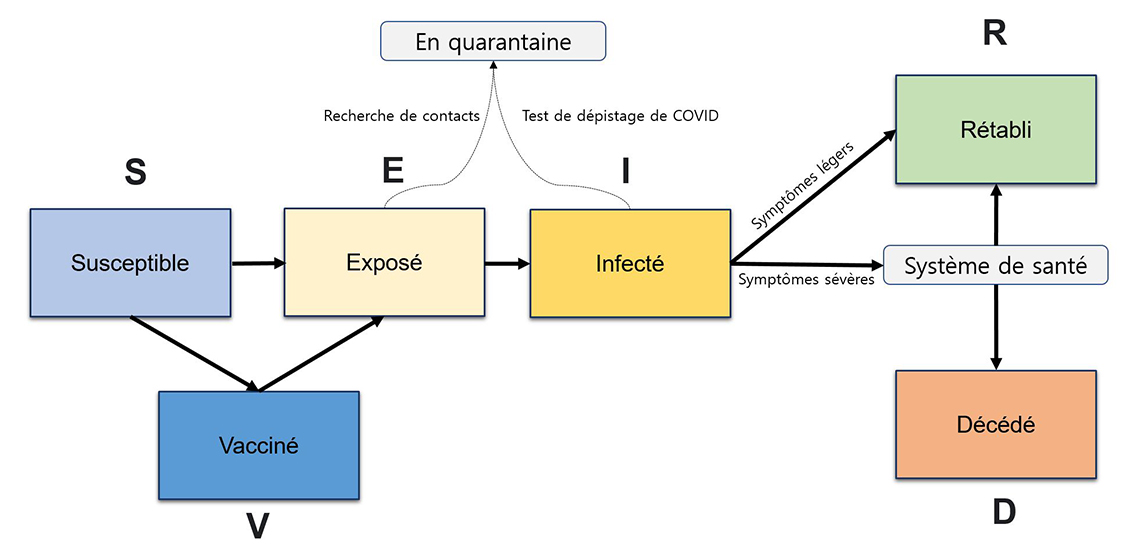
Figure 3 – Structure simplifiée d'un modèle épidémiologique SEIRDV.
Description - Figure 3
Une structure simplifiée du modèle SEIRDV (Susceptible – Exposé – Infecté – Rétabli – Décédé – Vacciné). La population se trouve, au départ, dans le compartiment « susceptible », avant de passer au compartiment « exposé » et « infecté » après avoir contracté la maladie. Les personnes dont l'infection a été dépistée sont mises en quarantaine. La probabilité qu'elles propagent la maladie aux autres est réduite. Au moment de l'infection, les personnes qui ont des symptômes sévères consultent un médecin. La population ayant des symptômes sévères peut avoir deux résultats finaux : le décès ou le rétablissement.
La figure 3 illustre une structure simplifiée du modèle SEIRDV (Susceptible – Exposé – Infecté – Rétabli – Décédé – Vacciné). La population se trouve, au départ, dans le compartiment « susceptible », avant de passer au compartiment « exposé » et « infecté » après avoir contracté la maladie. Certaines de ces infections sont décelées à la suite de la recherche de contacts ou de tests de dépistage pour le SRAS-CoV-2. Les personnes dont l'infection a été dépistée sont mises en quarantaine. La probabilité qu'elles propagent la maladie est réduite. Au moment de l'infection, les personnes qui ont des symptômes sévères consultent un médecin. La population ayant des symptômes sévères peut avoir deux résultats finaux : le décès ou le rétablissement. Les personnes qui n'ont que des symptômes légers ou qui n'ont aucun symptôme passeront, au fil du temps, au compartiment « rétabli ». De plus, dans ce modèle, la population peut être vaccinée. Si une personne est vaccinée, la probabilité qu'elle passe au compartiment « infecté » est réduite en raison du taux de protection du vaccin. Dans le même ordre d'idées, la population vaccinée affiche un taux de probabilité réduit quand vient le temps d'avoir la forme sévère de la maladie et donc d'être prise en charge par le système de soins de santé (comme les hôpitaux ou les USI).
Voici les quatre modifications principales apportées en raison de l'adoption du modèle SEIRDV :
1. Le modèle permet à la population à l'étude d'être stratifiée selon l'âge
Dans le modèle SEIRDV, la population est divisée en six groupes d'âge distincts (de 0 à 9 ans, de 10 à 19 ans, de 20 à 39 ans, de 40 à 59 ans, de 60 à 74 ans et de 75 ans et plus), ce qui permet de configurer différents paramètres pour chaque groupe d'âge et de tenir compte des différences en fonction de l'âge.
Par exemple, les rapports démontrent que les groupes d'âge plus jeunes affichent une probabilité réduite d'hospitalisation et de mortalité par rapport aux groupes d'âge plus âgésNote de bas de page 12. Puisque le modèle SEIRDV permet aux utilisateurs d'établir différents taux de flux pour chaque groupe d'âge, il peut modéliser cet effet.
Dans le même ordre d'idées, nous savons que certains groupes d'âge ont des interactions plus fréquentes que d'autres (comme les parents avec leurs enfants). La probabilité qu'ils se transmettent la maladie est donc supérieure. Dans le modèle SEIRDV, cet effet peut être pris en compte en utilisant une matrice des interactions qui modélise le taux de contacts moyen entre deux groupes d'âge.
2. Amélioration de l'estimation du taux de transmission (β)
Au lieu de se fonder sur une seule mesure, comme R(t), afin d'évaluer le taux de transmission, le modèle utilise désormais trois paramètres différents pour calculer le taux de transmission.
Tout d'abord, il y a β qui, dans ce modèle, représente la probabilité de transmission lors d'un contact. Ce chiffre est évalué à partir de la littérature et ajusté en fonction de la souche dominante de SRAS-CoV-2 dans chaque province. Cette mesure est multipliée par une matrice de contacts, c'est-à-dire une matrice numérique qui illustre le nombre moyen de contacts que les personnes de chaque groupe d'âge ont avec un autre groupe d'âge. Enfin, un multiplicateur de contacts est appliqué afin de tenir compte des variances en ce qui concerne les taux de contacts. Lorsque différentes mesures d'intervention en santé publique sont imposées (comme un confinement), le taux de contacts au sein de la population évolue en conséquence. Ces variations sont obtenues en étalonnant le multiplicateur de contacts en fonction du nombre signalé de cas actifs quotidiens dans chaque province, toutes les semaines.
3. L'effet de la vaccination est pris en compte
Parmi les principaux effets de la vaccination, il y a une réduction des pressions exercées sur le système de santé (en évitant que les personnes infectées soient si gravement malades qu'elles doivent être hospitalisées) et de la transmission de la maladie dans la collectivité (en évitant que les gens soient infectés, ce qui finalement favorise l'immunité collective). La conception actuelle du modèle SEIRDV tient compte de ces deux effets, comprenant une voie distincte réservée à la vaccination. La population vaccinée passera à cette voie, où la chance qu'elle contracte la maladie est réduite et la probabilité qu'elle ait des symptômes sévères exigeant une hospitalisation est réduite.
Le modèle tient aussi compte du plan de vaccination à deux doses établi par le Comité consultatif national de l'immunisation. Les données sur la vaccination ont été obtenues auprès de l'ASPC et du COVID-19 Canada Open Data Working Group (CCODWG), afin d'évaluer le nombre de doses qui peuvent être injectées chaque jour par province. De plus, les différents taux de protection assurés par le plan de vaccination à deux doses ont été modélisés en divisant la voie de vaccination en quatre compartiments distincts. La figure 4 résume ce processus.
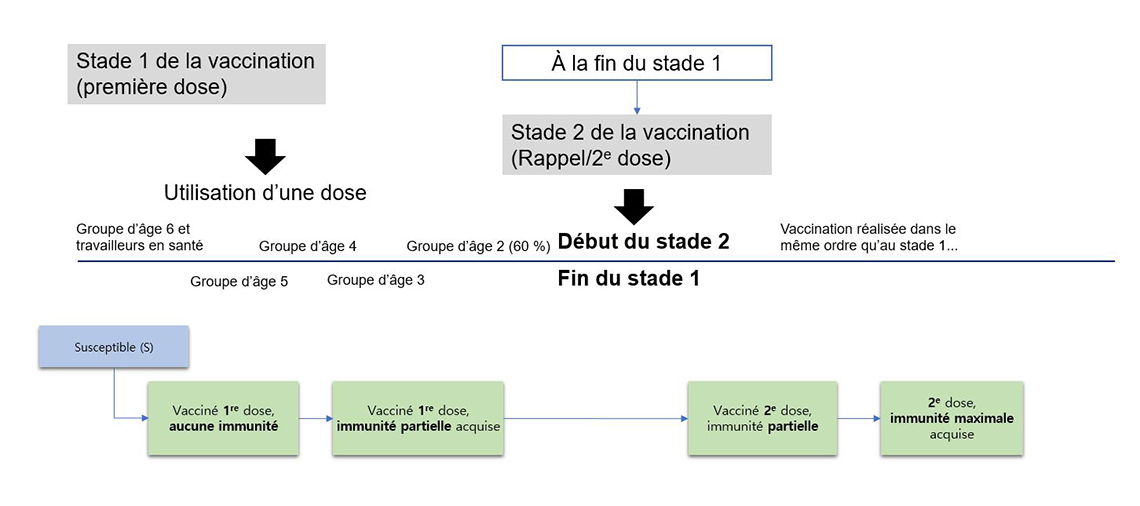
Figure 4 – Conception du compartiment réservé à la vaccination
Description - Figure 4
Montre la division des groupes d’âges au sein d’une population ainsi que la distribution des vaccins injectés aux personnes plus âgées et plus jeunes, en tenant compte de certains groupes de risque élevé de tout âge. Les groupes passent de la première à la deuxième dose pour être pleinement vaccinés.
La population à l'étude est divisée en six groupes d'âge distincts (de 0 à 9 ans, de 10 à 19 ans, de 20 à 39 ans, de 40 à 59 ans, de 60 à 74 ans et de 75 ans et plus). Les vaccins sont injectés aux personnes des groupes d'âge les plus âgés avant de l'être aux personnes des groupes d'âge les plus jeunes. Un petit nombre de doses a été injecté à un groupe d'âge qui représente les professionnels de la santé, au premier stade. Lorsqu'elle reçoit la première dose, la population qui vient d'être vaccinée passe au premier compartiment de vaccination, représentant la population qui a reçu un vaccin, mais qui n'est pas encore immunisée. Cette population passe ensuite au deuxième compartiment de vaccination après une période établie. À ce moment, elle acquiert une protection partielle contre le SRAS-CoV-2. La population demeure dans ce compartiment jusqu'à ce que le stade 1 (lorsque la distribution de la première dose) soit terminé. Lorsque le stade 2 du plan de vaccination commence, la population passe au troisième compartiment de vaccination, au moment où elle reçoit sa deuxième dose, avant de passer au dernier compartiment de vaccination, lorsqu'elle a le degré d'immunité maximal qu'offre la vaccination.
4. Il est possible de modéliser les répercussions des variants préoccupants (VP)
La séquence d'un certain nombre de souches différentes de SRAS-CoV-2 a été établie partout dans le monde en raison de mutations virales, dont certaines affichent des taux de transmission ou de mortalité supérieursNote de bas de page 13. Il s'agit de variants préoccupants (VP) qui sont un facteur crucial à prendre en considération dans la modélisation épidémiologique du SRAS-CoV-2. Le modèle SEIRDV peut les modéliser en modifiant la probabilité de transmission (β) pour obtenir le taux de transmission accru, en plus de modifier le passage vers le compartiment réservé à l'hospitalisation ou au décès pour obtenir l'effet d'une gravité accrue des symptômes associés au variant. Au moyen de ce mécanisme, l'équipe a réussi à modéliser l'effet du variant B.1.1.7 (Alpha) dans le modèle.
Conclusion
En raison des efforts déployés pour assurer un développement, une amélioration et un étalonnage continus, le modèle épidémiologique a contribué de manière utile à la modélisation de la tendance en ce qui concerne la pandémie de SRAS-CoV-2 au Canada. Plus précisément, les résultats de ce modèle ont permis au projet sur l'EPI d'évaluer la demande d'EPI à l'échelle des provinces canadiennes, afin de veiller à ce que tous les secteurs se procurent suffisamment de stocks d'EPI avant les éclosions d'envergure.
De plus, cet article démontre comment l'application de la science des données, jumelée à des statistiques, à l'informatique et à l'épidémiologie, peut servir à assurer une planification en santé publique, en plus de prendre des décisions relatives aux besoins en ressources pendant la pandémie de COVID-19.
Comment cela a-t-il été rendu possible?
- En utilisant des Logiciels libre
Le langage de programmation R a servi à établir le modèle SEIRDV, et la méthodologie de base du modèle a été publiée dans un journal d'accès libre (Évaluation de l'impact de différents niveaux de détection des cas et de recherche des contacts sur la transmission du COVID-19 au Canada pendant la levée des fermetures restrictives à l'aide d'un modèle dynamique compartimental, en anglais seulement). La trousse R est accessible dans le compte GitHub de Statistique Canada. - En adaptant différentes plateformes de développement pour établir notre modèle
L'équipe a utilisé de multiples plateformes et langages de programmation pour le développement, dont : R et Python pour créer le modèle principal; SQL pour bâtir et réviser les bases de données et les tableaux; Power BI et R Shiny pour assurer la visualisation et la prestation de produits; Azure Data Factory pour bâtir et gérer le pipeline. - En optimisant et en automatisant le pipeline pour en tirer le degré d'efficacité maximal
Toutes les tâches de modélisation ont été parallélisées pour avoir recours à la puissance du processeur multicoeur. L'équipe a également automatisé de nombreuses procédures, y compris l'établissement de rapports, l'analyse de sensibilité et les tests d'assurance de la qualité.
Domaines pouvant faire l'objet d'autres études
Puisque la pandémie de SRAS-CoV-2 est toujours active, d'autres travaux devront peut-être être réalisés. Voici quelques domaines qui pourraient faire l'objet d'autres études :
- Nouveaux variants
En raison du taux de mutation élevé observé en ce qui concerne la souche SRAS-CoV-2, la séquence de nouveaux variants est constamment établie partout dans le monde. Alors que le modèle tenait compte de l'effet du variant B.1.1.7, il existe plusieurs autres VP dont il faut tenir compte (comme le variant Delta). L'équipe surveille étroitement la propagation des VP à l'échelle du pays afin de déterminer si le modèle doit tenir compte d'autres variants. - Déclin de l'immunité
Des études ont démontré que l'immunité acquise grâce à la vaccination (ou à l'infection) ne dure pas de manière indéfinie. L'immunité diminuera au fil du temps, ce qui entraînera une perte progressive des anticorps conférant une protection. On désigne ce phénomène par le nom « déclin de l'immunité ». Le modèle devra en tenir compte pour préparer un scénario futur, notamment lorsqu'une grande proportion de la population aura besoin d'une autre dose de vaccin pour maintenir son immunité.
Équipe de modélisation épidémiologique chargée de l'EPI :
Jihoon Choi (DScD), Deirdre Hennessy (DAS), Joel Barnes (DAS).
Équipe du projet et collaborateurs :
Rubab Arim, Statistique Canada ; Kayle Hatt, Santé Canada
- Date de modification :